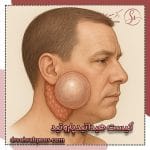
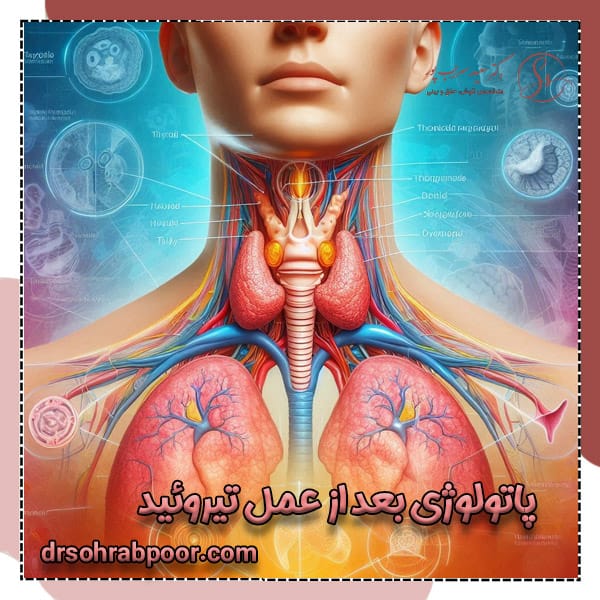
پاتولوژی بعد از عمل تیروئید نقش مهمی در بررسی دقیق وضعیت بیمار دارد. در حین جراحی تیروئید ، نمونه هایی از بافت تیروئید برداشته شده و برای بررسی به آزمایشگاه آسیب شناسی ارسال می شوند. هدف از این بررسی ، مشخص کردن خوش خیم یا بدخیم بودن غده تیروئید است. این اطلاعات به پزشک کمک می کند تا در مورد ادامه درمان ، مانند نیاز به داروهای هورمونی یا جراحی مجدد ، تصمیم گیری کند. پاتولوژی بعد از جراحی تیرویید همچنین می تواند در شناسایی برخی عوارض مانند کاهش کلسیم خون (در اثر آسیب به غدد پاراتیروئید) یا تغییر صدا (به دلیل آسیب به عصب حنجره) مؤثر باشد. با کمک این گزارش ها ، پزشکان می توانند برنامه درمانی دقیق تری برای بیمار تنظیم کرده و از بروز مشکلات جدی در آینده جلوگیری کنند.
پاتولوژی بعد از عمل تیروئید چیست و چه اهمیتی دارد؟
پاتولوژی پس از جراحی تیروئید ، بررسی دقیق بافت برداشته شده از غده تیروئید است که توسط آسیب شناس انجام می شود. هدف اصلی این بررسی ، تعیین خوش خیم یا بدخیم بودن توده ها و نوع دقیق ضایعه است. این اطلاعات برای تصمیم گیری های درمانی بعدی ، مانند نیاز به ید درمانی یا جراحی مجدد ، حیاتی هستند. در حین جراحی ، نمونه هایی از بافت تیروئید به آزمایشگاه ارسال می شوند تا تحت میکروسکوپ بررسی شوند.
نتایج این بررسی ها ، که معمولاً یک تا دو هفته پس از عمل آماده می شوند ، به پزشک کمک می کنند تا برنامه درمانی مناسبی برای بیمار تعیین کند. برای مثال ، در صورت تشخیص بدخیمی ، ممکن است نیاز به درمان های تکمیلی مانند ید درمانی باشد. همچنین ، پاتولوژی می تواند به شناسایی عوارض جراحی تیروئید ، مانند کاهش سطح کلسیم خون (هیپوکلسمی) یا تغییرات صدا ناشی از آسیب به عصب حنجره ، کمک کند. این اطلاعات به پزشکان امکان می دهد تا اقدامات لازم برای پیشگیری یا درمان این عوارض را به موقع انجام دهند. در مجموع ، پاتولوژی بعد از عمل تیروئید نقش کلیدی در تعیین مسیر درمانی و بهبود کیفیت زندگی بیماران دارد.
چه مدت پس از جراحی تیروئید ، نتایج پاتولوژی آماده می شود؟
مدت زمان آماده شدن نتایج پاتولوژی بعد از عمل تیروئید معمولاً بین یک تا دو هفته است. این بازه زمانی به عوامل مختلفی مانند حجم نمونه ، پیچیدگی ضایعه و امکانات آزمایشگاه بستگی دارد. در برخی مراکز تخصصی ، گزارش پاتولوژی ممکن است در عرض چند روز آماده شود ، اما در اکثر موارد ، پزشکان برای تصمیم گیری نهایی در مورد ادامه درمان ، منتظر گزارش کامل پاتولوژی می مانند. صبر و پیگیری منظم با پزشک معالج در این دوره اهمیت زیادی دارد.
تفاوت بین پاتولوژی فوری و پاتولوژی نهایی در چیست؟
پاتولوژی فوری (فروزن سکشن) و پاتولوژی نهایی دو روش اصلی برای بررسی بافت های برداشته شده در جراحی تیروئید هستند که هر کدام کاربرد و محدودیت های خاص خود را دارند.
- پاتولوژی فوری (فروزن سکشن)
این روش در حین جراحی انجام می شود و با استفاده از انجماد سریع بافت ، امکان بررسی سریع و موقتی را فراهم می کند. هدف اصلی آن ، کمک به جراح در تصمیم گیری فوری درباره میزان برداشت بافت یا انجام اقدامات اضافی است. با این حال ، دقت این روش محدود است و ممکن است در تشخیص برخی از ضایعات ، به ویژه در مواردی که ساختارهای سلولی به خوبی حفظ نشده اند ، دچار خطا شود.
- پاتولوژی نهایی
پس از جراحی ، بافت ها به طور کامل و با استفاده از روش های استاندارد مانند تثبیت در فرمالین و برش های نازک ، مورد بررسی دقیق قرار می گیرند. این روش دقت بالاتری دارد و امکان تشخیص دقیق نوع ضایعه ، میزان گسترش آن و ویژگی های سلولی را فراهم می کند. نتیج پاتولوژی بعد از عمل تیروئید نهایی معمولاً چند روز تا یک هفته پس از جراحی آماده می شود و پایه تصمیم گیریهای درمانی بعدی است.
در مجموع ، پاتولوژی فوری برای تصمیم گیریهای فوری در حین جراحی مفید است ، اما پاتولوژی نهایی اطلاعات دقیق تری را برای برنامه ریزی درمان های بعدی فراهم می کند.

خواندن جواب پاتولوژی تیروئید
خواندن و تفسیر پاتولوژی بعد از عمل تیروئید ، گامی حیاتی در تعیین نوع ضایعه و برنامه ریزی درمانی است. این گزارش توسط پاتولوژیست تهیه می شود و شامل بخش های مختلفی است که هرکدام اطلاعات مهمی درباره وضعیت بافت تیروئید ارائه می دهند.
نکته مهم در رابطه با تفسیر جواب پاتولوژی بعد از عمل تیروئید
توصیه می شود نتایج پاتولوژی تیروئید فقط توسط پزشک متخصص بررسی و تفسیر شود ، زیرا درک صحیح اصطلاحات تخصصی و ارتباط آن ها با وضعیت بالینی بیمار نیاز به دانش پزشکی دارد. تفسیر نادرست گزارش ممکن است باعث اضطراب بی مورد یا تصمیم گیری های نادرست درمانی شود. پزشک با توجه به جزئیات گزارش پاتولوژی ، سابقه پزشکی بیمار و معاینات بالینی ، بهترین برنامه درمانی را پیشنهاد می دهد. از خود درمانی یا تفسیر شخصی گزارش پاتولوژی پرهیز کنید
| پاسخ پاتولوژی | توضیحات تکمیلی |
|---|---|
| ماکروسکوپی (Macroscopic Description) | در این بخش ، ویژگی های ظاهری نمونه بافتی ، مانند اندازه ، وزن ، رنگ و قوام ، بدون استفاده از میکروسکوپ توصیف می شود. این اطلاعات به درک کلی از وضعیت بافت کمک می کند. |
| میکروسکوپی (Microscopic Description) | پاتولوژیست با استفاده از میکروسکوپ ، ساختار سلولی بافت را بررسی می کند. در این بخش ، نوع سلول ها ، الگو های رشد ، وجود سلول های غیرطبیعی یا سرطانی و سایر ویژگی های میکروسکوپی شرح داده می شود. |
| تشخیص نهایی (Final Diagnosis) |
|
| درجه بندی تومور (Tumor Grade) | درجه تومور نشان دهنده میزان شباهت سلول های سرطانی به سلول های طبیعی است. تومورهای با درجه پایین رشد کند تری دارند و پیش آگهی بهتری دارند ، در حالی که تومورهای با درجه بالا تهاجمی تر هستند. |
| وضعیت حاشیه ها (Margins) | پاتولوژیست بررسی می کند که آیا سلول های سرطانی به لبه های نمونه برداشته شده رسیده اند یا خیر. اگر حاشیه ها “مثبت” باشند ، ممکن است نیاز به جراحی مجدد وجود داشته باشد. |
| وضعیت غدد لنفاوی (Lymph Nodes) | در صورت برداشتن غدد لنفاوی ، بررسی می شود که آیا سلول های سرطانی به آن ها گسترش یافته اند یا خیر. وجود سلول های سرطانی در غدد لنفاوی می تواند بر مرحله بندی بیماری و تصمیمات درمانی تأثیر بگذارد. |
| مرحله بندی (Staging) | مرحله بندی بیماری با استفاده از سیستم TNM (Tumor, Node, Metastasis) انجام می شود که به تعیین میزان پیشرفت بیماری کمک می کند. |
نکات مهم در تفسیر گزارش پاتولوژی بعد از عمل تیروئید
- آدنوم فولیکولار : توموری خوش خیم است که ممکن است در برخی موارد به سرطان تبدیل شود.
- میکروکلسیفیکاسیون : رسوبات کلسیمی ریز در بافت تیروئید که ممکن است نشانه ای از بدخیمی باشد ، اما به تنهایی تشخیص دهنده نیست.
- ندول های توپر یا کیستی : ندول های توپر ممکن است نیاز به بررسی بیشتر داشته باشند ، در حالی که ندول های کیستی معمولاً خوش خیم هستند.